Применение лазерных малоинвазивных технологий в лечении пилонидальной болезни

Применение лазерных малоинвазивных технологий в лечении пилонидальной болезни
Шахрай С.В.1, Черепенин М.Ю.3, Гаин М.Ю.1, Горский В.А.2, Гаин Ю.М.1
1Белорусская медицинская академия последипломного образования (ул. П. Бровки, д. 3, корп. 3, г. Минск, 220013, Беларусь)
2ФГБОУ ВО «РНИМУ имени Н.И. Пирогова» Минздрава России (ул. Островитянова, д. 1, г. Москва, 17997, Россия)
3ООО «K + 31 Сити» (ул. Оршанская, д. 16, стр. 2, г. Москва, 121552, Россия)
РЕЗЮМЕ
ЦЕЛЬ: изучение результатов лечения пациентов с пилонидальной болезнью с использованием малоинвазивных лазерных операций и проведение сравнительной оценки полученных результатов с результатами хирургического лечения традиционными методиками хирургического лечения.
ПАЦИЕНТЫ И МЕТОДЫ: в исследование были включены 154 пациента с хроническим и 76 пациентов с острым воспалением пилонидальной кисты, которые были слепо распределены — на равные группы методом простой рандомизации. Пациентам группы А выполнялась лазерная коагуляция и кюретаж пилонидальной кисты, в группе B — хирургическое иссечение кисты, в группе С — чрезраневая лазерная коагуляция, в группе D — простая санация абсцесса. Применялось лазерное излучение диодной лазерной установки с длиной волны 1,56 мкм, мощностью — 10–15 Вт.
РЕЗУЛЬТАТЫ: вероятность рецидива заболевания через 1 год после лазерной коагуляции и кюретажа пилонидальной кисты — 5,2%. Достоверные преимущества перед методом иссечения кисты были выявлены по показателям уровня болевого синдрома, частоты раневой инфекции, длительности лечения, срокам эпителизации послеоперационных ран (p < 0,05, Mann-Whitney U-test, Chi-Square). При ультразвуковом исследовании через год после малоинвазивных операций достоверно реже наблюдались инфильтративные изменения мягких тканей в зоне послеоперационного рубца, а также рубцовые деформации межъягодичной складки (Chi-Square (df = 1) p = 0,00001, p = 0,0062). Средние сроки заживления ран в группах С и D оказались сопоставимы (p = 0,8054, z = –0,3458 Mann-Whitney U-test). У 10,5% пациентов в группе D через месяц выявлен вторичный свищ, что позднее потребовало иссечения кисты. Выявлены преимущества чрезраневой лазерной коагуляции по частоте ремиссии заболевания через 1 год после начала лечения (p = 0,012, Chi-square с поправкой Yates). При морфометрии, контрольном ультразвуковом исследовании через год наличие инфильтрата без жидкостных структур и воспаления в группе С было выявлено в 7,89% наблюдений, в группе D — в 23,7%.
ЗАКЛЮЧЕНИЕ: методы лазерной коагуляции с кюретажем пилонидальной кисты и чрезраневой лазерной коагуляции обладают рядом преимуществ по сравнению с традиционными вмешательствами. Методы могут стать альтернативными вариантами лечения хронического и острого воспаления пилонидальной кисты в условиях «хирургии одного дня».
КЛЮЧЕВЫЕ СЛОВА: лазерная коагуляция, кюретаж, пилонидальная киста, ультразвуковое исследование КОНФЛИКТ ИНТЕРЕСОВ: авторы заявляют об отсутствии конфликта интересов
ДЛЯ ЦИТИРОВАНИЯ: Шахрай С.В., Черепенин М.Ю., Гаин М.Ю., Горский В.А2, Гаин Ю.М. Применение лазерных малоинвазивных технологий в лечении пилонидальной болезни. Колопроктология. 2022; т. 21, No 3, с. 92–98. https://doi.org/10.33878/2073-7556-2022- 21-3-92-98
Laser minimally invasive technologies for pilonidal disease
Sergey V. Shakhrai1, Mikhail Yu. Cherepenin3, Mikhail Yu. Gain1, Viktor A. Gorskiy2, Yuri M.Gain1
1Belarusian Medical Academy of Postgraduate Education (P. Brovki str., 3, bld. 3, Minsk, 220013, Belarus)
2Pirogov Russian National Research Medical University (Ostrovityanova str., 1, Moscow, 17997, Russia)
3К + 31 CITY LLC (Orshanskaya, 16, bld. 2, Moscow, 121552, Russia)
ABSTRACT AIM: to estimate results of minimally invasive laser procedures for pilonidal disease.
PATIENTS AND METHODS: the prospective randomized multicenter study included 154 patients with chronic and 76 patients with acute inflammation of pilonidal sinus. Patients were blindly divided into equal groups by simple randomization. Patients of group A underwent laser coagulation and curettage of the pilonidal sinus, in group
92
КОЛОПРОКТОЛОГИЯ, том 21, No 3, 2022 KOLOPROKTOLOGIA, vol. 21, No 3, 2022
ОРИГИНАЛЬНЫЕ СТАТЬИ ORIGINAL ARTICLES
B — sinus excision, in group C — laser coagulation through a wound, in group D — simple abscess opening. Laser radiation of a diode device with a wavelength of 1.56 microns with a power of 10–15 W was used.
RESULTS: the recurrence rate 1 year after laser coagulation and curettage of the pilonidal sinus was 5.2%. Significant advantages (lower pain level, wound infection rate, treatment duration, time of wound healing) of the sinus excision were revealed (p < 0.05 for all). Ultrasound control a year after procedure showed that the infiltrative changes of tissues in the postoperative area were significantly less common, as well as scar deformities of the intergluteal area (p < 0.0001; p = 0.006).No significant differences in wound healing time were revealed between groups C and D (p = 0.8). In group D, a secondary fistula was detected in 10.5% after a month of follow-up and required a sinus excision later. The disease remission rate was lowest in group C after 1 year of follow-up (p = 0.01). Morphometry and ultrasound after a year showed infiltration without fluid structures and inflammation in surgical site in group C in 7.9% of patients, in group D — in 23.7%.
СONCLUSION: the laser coagulation with curettage and laser coagulation through a wound has a number of advantages over the traditional procedures. These methods can become alternative options for chronic and acute pilonidal disease in regimen of “one-day surgery”.
KEYWORDS: laser coagulation, curettage, pilonidal sinus, ultrasound CONFLICT OF INTEREST: The authors declare no conflict of interest
FOR CITATION: Shakhrai S.V., Cherepenin M.Yu., Gain M.Yu., Gorskiy V.A., Gain Yu.M. Laser minimally invasive technologies for pilonidal disease. Koloproktologia. 2022;21(3):92–98. (in Russ.). https://doi.org/10.33878/2073-7556-2022-21-3-92-98
АДРЕС ДЛЯ ПЕРЕПИСКИ: Черепенин Михаил Юрьевич, ООО «К + 31 Сити», ул. Оршанская, 16, стр. 2, Москва, 121552, Россия; тел.: +7 (926) 384-04-04; e-mail: md_mike@mail.ru
ADDRESS FOR CORRESPONDENCE: Cherepenin M.Yu., “K + 31 City”, Orshanskaya str., 16, bld. 2, Moscow, 121552, Russia; tel.: +7 (926)384-04- 04; e-mail: md_mike@mail.ru
После доработки — 29.06.2022
Принято к публикации — 09.08.2022
ВВЕДЕНИЕ
В последнее время отмечается повышение интереса медицинского сообщества к лазерным методам лечения заболеваний аноректальной области. Однако при анализе последних клинических исследований, посвящённых хирургическому лечению пилонидальной кисты (ПК), эффективность малоинвазивных методов лечения в сравнении с традиционными хирургическими вмешательствами неоднозначна [1–4]. По данным различных авторов, современные методы хирургического лечения пилонидальной болезни с использованием различных вариантов пластики послеоперационной раны, имеют достаточно высокий уровень осложнений и высокий процент рецидива заболевания (от 2 до 60%), отмечаются длительные сроки заживления раневых дефектов: от 14–21 дня, при заживлении раны первичным натяжением, а в некоторых клинических ситуациях при «полуоткрытом» или «открытом» способах ведения послеоперационных ран — до нескольких месяцев или даже лет [3,5,6].
На сегодняшний момент вопрос поиска оптимальной лечебной тактики при лечении острого воспалительного процесса пилонидальной кисты остаётся открытым. Наиболее простым и распространённым является метод вскрытия и дренирования гнойного очага, который по данным ряда современных рандомизированных исследований, не гарантирует полного излечения и часто приходится проводить радикальные оперативные вмешательства на втором этапе лечения пациента [2,4]. В современных публикациях всё чаще предлагаются методы локального чрезраневого термического воздействия на стенки гнойного очага с деструкцией выстилки абсцесса и ПК [6,8,9]. Наибольшее распространение получили такие методы лечения нагноившейся ПК, как механическая чрезраневая деструкция («LOCULA» — «Laying Open and Curettage under Local Anesthesia»), термическая (лазерная, электрическая) обработка выстилки свища и ПК без её удаления (лазерная деструкция свищевого хода, «SiLaC» — «Sinus Laser-assisted Сlosure» или «ALFA» — «Aqua Laser Fistula Ablation»), синусэк- томия, фенолизация ПК (введение раствора фенола в полость ПК), латеральная пластика с дренированием ПК по Bascom J. (1980), деструкция ПК под контролем эндоскопа («EPSiT» — «Endoscopic Pilonidal Sinus Treatment») и др. [1–10]. На основании анализа последних печатных работ по данной патологии, у пациентов с простыми кистами копчика, без выраженных рубцовых изменений и множественных свищевых ходов, вышеуказанные методики лечения могут быть рассмотрены, как вариант выбора при определении тактики хирургического лечения пациента [4,5,9].
ЦЕЛЬ
Изучение результатов лечения пациентов с пилонидальной болезнью с использованием малоинвазивных лазерных операций и проведение сравнительной оценки полученных результатов с результатами хирургического лечения традиционными методиками хирургического лечения.
ПАЦИЕНТЫ И МЕТОДЫ
Дизайн исследования: клиническое, простое слепое (на этапе рандомизации), контролируемое, рандомизированное, многоцентровое, проспективное. Исследование проводили в течение 5 лет на базе 3-х медицинских центров. У 154 пациентов были выполнены плановые операции по поводу хронического воспаления ПК, а 76 пациентам — вскрытие и дренирование абсцесса при остром воспалении. Пациенты, с плановым хирургическим лечением были слепо распределены методом простой рандомизации на 2 группы (по 77 пациентов в каждой) — с присвоением идентификационного порядкового номера каждому из 154 пациентов, ранжирование номеров проводилось в порядке их возрастания. Пациенты через одного были распределены в группы наблюдения, основная группа А — нечетные, контрольная группа В — четные. По общей продолжительности лечения пациента стратификации не проводилось.
В исследование по изучению результатов лечения пациентов с абсцедирующей ПК нами было отобрано 76 пациентов, которые были с помощью метода простой рандомизации распределены в две группы (группы С и D) по 38 пациентов в каждой.
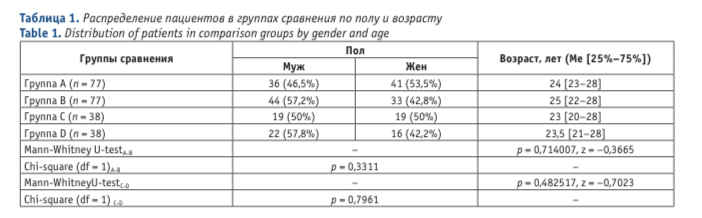
Группы сравнения были однородны по полу и возрасту (Табл. 1).
Всем пациентам перед операцией производилось УЗ исследование на аппаратах «LOGIC C5» (Китай/США) и «Sonon 300L» (Южная Корея). Все оперативные вмешательства выполнялись после получения информированного согласия пациента на оперативное лечение под местной инфильтрационной, внутривенной или перидуральной анестезией.
Пациентам группы А, выполнялась лазерная коагуляция и кюретаж ПК и вторичных свищевых ходов, при их наличии. После механической обработки стенок ПК, на аппарате «Медиола компакт», 1,56 мкм. (ЗАО «ФОТЭК», Республика Беларусь) проводилась их обработка лазерным излучением в постоянном режиме, одноразовыми радиальными световодами, мощность излучения варьировала от 10 до 15 Вт. Больным в группе B было выполнено традиционное иссечение патологических очагов с подшиванием краёв ко дну раны.
Пациентам с острым воспалением ПК (группы С и D) выполнялось вскрытие и дренирование абсцесса. На 3-и сутки после первичной операции пациентам из группы С выполнялась лазерная обработка раневой поверхности. Критериями готовности тканей послеоперационной раны к лазерному воздействию были следующие признаки: уменьшение инфильтрации окружающих тканей по сравнению с начальным этапом лечения и отсутствие выраженной контактной кровоточивости. Параметры и методология лазерного этапа были аналогичны таковому при хроническом воспалении ПК (группа А). Пациентам группы D лазерная обработка раны не выполнялась.
Результаты лечения пациентов нами оценивались через 1 и 12 месяцев после оперативного вмешательства. При сравнении групп исследования оценивались следующие показатели: частота рецидива заболевания, частота послеоперационных осложнений, сроки полного заживления раневой поверхности, сроки нетрудоспособности пациентов в послеоперационном периоде. Через 12 месяцев после оперативного лечения пациентам проводилось ультразвуковое исследование области крестца и копчика. За ультразвуковые критерии воспаления мягких тканей были приняты следующие показатели: наличие гипоэхогенных участков или зон инфильтрированных изменённых тканей с анэхогенными очагами размягчения на фоне однородной структуры подкожной клетчатки, повышение интенсивности сосудистого рисунка тканей в области инфильтративных изменений. При исследовании в режиме цветового допплеровского картирования оценивались следующие изменения: наличие или отсутствие остаточной полости и выраженность сосудистой реакции в прилежащих тканях.
При статистической обработке результатов исследования нами были использованы программы «Statistica» (Version 7.0, Stat Soft Inc.) и Мicrosoft Excel 2010 (версия 14.0.6129.5000 для Windows 7). Для сравнения групп исследования применяли непараметрические методы: U-тест Манна-Уитни (Mann- Whitney U-test). Критерий χ2: Chi-Square анализ 2 × 2 Tables Chi-Square test, использовали для анализа относительных величин и проверки статистической гипотезы. Достоверными считали различия между группами при p < 0,05.
РЕЗУЛЬТАТЫ
Медиана длительности малоинвазивной операции при хроническом воспалении ПК (Ме [25%-75%]) в группе А составила 16 [15–19] мин., в контрольной группе B — 32 [23–39] мин. (p = 0,0000714, z = –3,86418, Mann-Whitney U-test). У пациентов группы В после оперативного лечения в течении первых 12–24 часов отмечалась необходимость соблюдения постельного режима из-за выполнения операций под спинномозговой или внутривенной анестезией, в отличие от пациентов группы А, которые проявляли более раннюю физическую активность в раннем послеоперационном периоде. У всех пациентов основной группы А на вторые сутки после оперативного вмешательства из-за отсутствия жалоб на выраженный болевой синдром, назначения нестероидных противовоспалительных средств с целью обезболивания не проводилось. В группе В у 54 (70,0%) пациентов через сутки после оперативного вмешательства отмечался умеренный болевой синдром и дискомфорт в зоне операции, что потребовало продолжить терапию нестероидными противовоспалительными средствами (p < 0,00001). Только на 5 сутки наблюдения у пациентов в группе В была осуществлена полная отмена нестероидных противовоспалительных средств. Несмотря на проведение активной профилактики раневой инфекции, у 16 (20,8%) пациентов из группы B на амбулаторном этапе наблюдения (от 6 до 17 суток после оперативного лечения) в области послеоперационных ран был отмечен воспалительный процесс, который потребовал полного снятия послеоперационных швов и открытого ведения послеоперационной раны. Оценка показателя частоты раневой инфекции у пациентов с хроническим воспалением ПК при сравнении ранних результатов, выявила преимущество лазерной коагуляции и кюретажа копчиковых ходов (p = 0,0062 и p = 0,0005, соответственно).
У 4 (5,19%) пациентов основной группы А (сроки наблюдения 4, 8, 12 месяц после оперативного лечения) за первый год наблюдения после проведенного малоинвазивного лечения, были выявлены клинические признаки рецидива заболевания, что не привело к выявлению достоверных различий данного признака в сравнении с результатами наблюдения за пациентами из контрольной группы B, рецидива заболевания после 12 месяцев наблюдения у которых отмечено не было (p = 0,08). В группе В у 8 (10,4%) пациентов через 12 месяцев после оперативного лечения были отмечены жалобы на незначительный дискомфорт в области копчика. При осмотре этих пациентов была выявлена рубцовая деформация межъягодичной складки. Пациентам с рецидивным абсцессом ПК под местной анестезией было выполнено вскрытие и дренирование гнойного очага, чрезраневая лазерная обработка раневой поверхности. Различия в течении послеоперационного периода отразились на общих сроках заживления ран (Рис. 1) и длительности амбулаторно-поликлинического лечения пациентов.
Средние сроки госпитализации пациентов группы А, которым выполнялось малоинвазивное вмешательство составили 30 часов, что позволило применить к ним все принципы лечения в условиях центра амбулаторной хирургии. У пациентов группы В, которым выполнялось традиционное хирургическое лечение с иссечением ПК с ушиванием послеоперационной раны, сроки пребывания в стационаре были более длительными, что было обусловлено особенностями течения раневого процесса и необходимостью выполнения перевязок в стационарных условиях (p = 0,00001).
В таблице 2 указаны результаты обследования пациентов групп А и В через 12 месяцев после оперативного лечения, с обязательным проведением УЗ исследования крестцово-копчиковой области. При сравнении результатов обследования пациентов групп А и В, полученных через 1 год после оперативного вмешательства, у пациентов из основной группы при УЗ исследовании инфильтративные изменения мягких тканей в зоне послеоперационной раны отмечались достоверно реже, так же как и рубцовая деформация области оперативного вмешательства. Критериями первичного заживления послеоперационных ран нами были выделены такие показатели как плотное слипание раневых поверхностей (при заживлении раны методом первичного натяжения) и сопоставление краёв раны с отсутствием отделяемого и началом процесса рубцевания (при заживлении раны методом вторичного натяжения). Статистически значимые различия у пациентов основной группы А были обусловлены небольшим размером раневой поверхности и отсутствием выраженного расхождения краев послеоперационных ран (0,5–1 см).
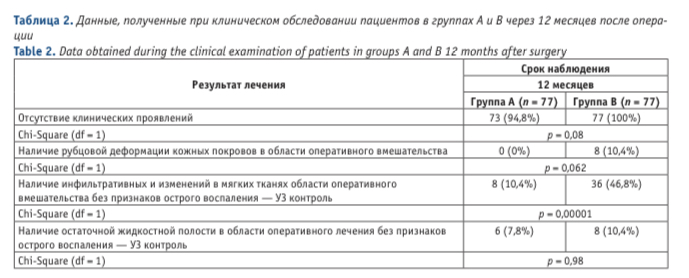
В группах А и В были выявлены статистически значимые различия (p = 0,0000318), при сравнении средних сроков заживления (эпителизации) ран, что свидетельствует о преимуществе лазерного метода по сравнению с традиционными хирургическими вмешательствами. Кроме того, у 8 (10,4%) пациентов контрольной группы В из-за открытого способа ведения раны и её заживления путём вторичного натяжения, процесс заживления послеоперационных ран занял более 1,5 месяцев.
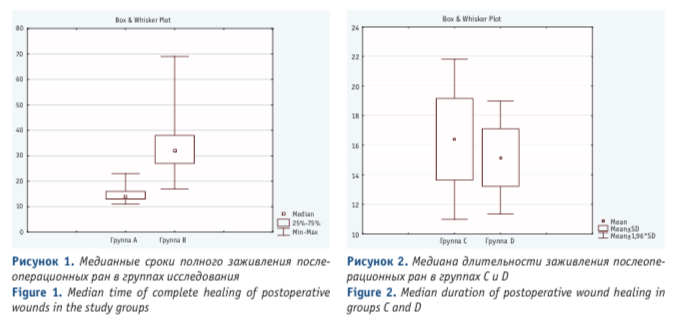
При абсцедирующей ПК в группах С и D в 1-е сутки после операций наблюдались схожие местные изменения: регрессия воспалительного процесса, уменьшение инфильтрации тканей, болевого синдрома. Всем пациентам групп С и D на 3-е сутки были отменены нестероидные противовоспалительные препараты. У 24 (63,2%) пациентов в группе С был выполнен дополнительный разрез кожи, объединяющий первичные свищевые отверстия.
У пациентов в группах сравнения С и D, сроки заживления послеоперационных ран были сопоставимы, несмотря на превышение линейной длины раны в группе С на 73,4% (Рис. 2).
Слипание краев раны с полным отсутствием отделяемого и началом формирования рубцовой ткани нами рассматривалось в качестве основного критерия заживления раны первичным натяжением. Линейная длина послеоперационной раны при условии их заживления первичным натяжением не оказывает статистически значимого влияния на регенеративный процесс (p = 0,8).
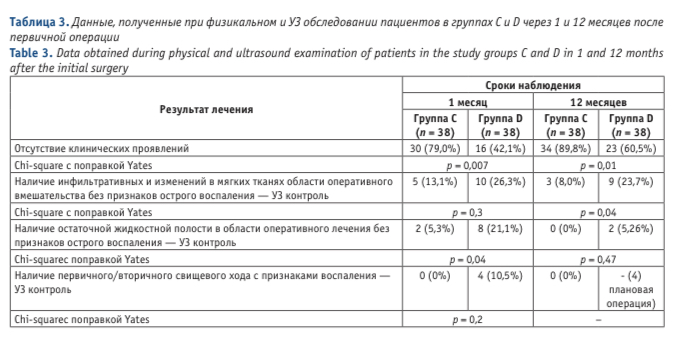
В таблице 3 указаны результаты обследования пациентов групп С и D через 1 и 12 месяцев после оперативного лечения, с обязательным проведением УЗ исследования крестцово-копчиковой области.
ЗАКЛЮЧЕНИЕ
Анализ результатов проведенного исследования позволяет сделать вывод, что вероятность рецидива пилонидальной кисты через 12 месяцев после лазерной коагуляции и кюретажа составляет 5,2%. Достоверные преимущества перед методом иссечения кисты были выявлены по показателям уровня болевого синдрома, частоты раневой инфекции, длительности лечения, срокам эпителизации послеоперационных ран. При контрольном УЗ исследовании у пациентов через 12 месяцев после малоинвазивных вмешательств достоверно реже наблюдались инфильтративные изменения мягких тканей области послеоперационного рубца, как и рубцовая деформация тканей области крестца и межъягодичной складки (p = 0,00001, p = 0,006).
Средние сроки эпителизации послеоперационных ран у пациентов в группах С и D оказались сопоставимы (p = 0,8). В группе D у 10,5% пациентов через 1 месяц после операции выявлен вторичный свищ, что потребовало повторного оперативного вмешательства. Выявлены преимущества метода чрезраневой лазерной коагуляции по показателю частоты ремиссии заболевания через 12 месяцев после проведенного лечения (p = 0,01). При контрольном ультразвуковом исследовании через 12 месяцев после операции наличие инфильтративных изменений без жидкостного компонента и признаков острого воспаления было выявлено в группе С в 8,0% наблюдений, в группе D — в 23,7%.
Таким образом, методы лазерной коагуляции с кюретажем и чрезраневой лазерной коагуляцией обладают рядом преимуществ по сравнению с традиционными вмешательствами. Они могут стать альтернативными вариантами лечения хронического и острого воспаления пилонидальной кисты.
Финансовой поддержки со стороны компаний-про- изводителей авторы не получали.
УЧАСТИЕ АВТОРОВ
Концепция и дизайн исследования: Шахрай С.В., Гаин Ю.М., Черепенин М.Ю.,
Сбор материала: Шахрай С.В., Черепенин М.Ю., Гаин М.Ю.
Обработка материала: Шахрай С.В., Черепенин М.Ю., ГаинМ.Ю.
Статистическая обработка: Шахрай С.В., Черепенин М.Ю., Горский В.А., Гаин Ю.М.
Написание текста: Шахрай С.В., Черепенин М.Ю. Редактирование: Гаин Ю.М., Горский В.А.
AUTHORS CONTRIBUTION
Concept and design of the study: Sergey V. Shakhrai, Yuri M.Gain, Mikhail Yu. Cherepenin
Collection of the material: Sergey V. Shakhrai, Mikhail Yu. Cherepenin, Mikhail Yu. Gain
Processing of the material: Sergey V. Shakhrai, Mikhail Yu. Cherepenin, Mikhail Yu. Gain
Statistical processing: Sergey V. Shakhrai, Mikhail Yu. Cherepenin, Viktor A. Gorskiy, Yuri M. Gain Writing of the text: Sergey V. Shakhrai, Mikhail Yu. Cherepenin
Editing: Yuri M. Gain, Viktor A. Gorskiy
СВЕДЕНИЯ ОБ АВТОРАХ (ORCID)
Шахрай Сергей Владимирович — д.м.н., профессор кафедры неотложной хирургии, профессор, Белорусская медицинская академия последипломного образования, Минск, Республика Беларусь; ORCID 0000-0002-9423-9535
Черепенин Михаил Юрьевич — к.м.н., руководитель центра лазерной хирургии «К + 31 Сити», Москва, Россия; ORCID 0000-0003-4870-9775
Гаин Михаил Юрьевич — к.м.н., доцент кафедры неотложной хирургии, доцент, Белорусская медицинская академия последипломного образования, Минск, Республика Беларусь; ORCID 0000-0001-9012-5277
Горский Виктор Александрович — д.м.н., профессор кафедры экспериментальной и клинической хирургии медико-биологического факультета ФГАОУ ВО «РНИМУ имени Н.И. Пирогова» Минздрава России, профессор, Москва, Россия; ORCID 0000-0002-3919-8435
Гаин Юрий Михайлович — д.м.н., проректор по научной работе, Белорусская медицинская академия последипломного образования, профессор, Минск, Республика Беларусь; ORCID 0000-0001-7622-5642
INFORMATION ABOUT THE AUTHORS (ORCID)
Sergey V. Shakhrai — 0000-0002-9423-9535 Mikhail Yu. Cherepenin — 0000-0003-4870-9775 Mikhail Yu. Gain — 0000-0001-9012-5277 ViktorA.Gorskiy—0000-0002-3919-8435
Yuri M. Gain — 0000-0001-7622-5642
ЛИТЕРАТУРА
1. Гаин М.Ю., Шахрай С.В., Гаин Ю.М. Лазерная коагуляция и кюретаж пилонидальной кисты — новый малоинвазивный метод лечения пациентов в условиях «хирургии одного дня». Хирургия. Восточная Европа. 2020;9(3):250–265.
2. Гаин М.Ю., Шахрай С.В., Гаин Ю.М. Чрезраневая лазерная коагуляция — метод хирургического лечения абсцедирующих эпителиальных копчиковых ходов: рандомизированное клиническое исследование. Хирургия. Восточная Европа. 2020;9(3):181–195. 3. Гаин М.Ю., Шахрай С.В., Гаин Ю.М. Эпителиальные копчиковые ходы: всегда ли показана радикальная операция? Новости хирургии. 2017;25(6):600–604.
4. Лаврешин П.М., Никулин Д.Ю., Кораблина С.С. Диагностика и лечение эпителиального копчикового хода. Медицинский Вестник Северного Кавказа. 2011;4:99–103.
5. Нечай И.А., Мальцев Н.П. Малоинвазивные методики в лечении пилонидальной болезни (обзор литературы). Вестник хирургии.
6. Dessily M, Dziubeck M, Chahidi E, et al. The SiLaC procedure for pilonidal sinus disease: long-term outcomes of a single institution prospective study. Tech Coloproctol. 2019 Dec;23(12):1133–1140.
7. Gips M, Melki Y, Salem L, et al. Minimal surgery for pilonidal disease using trephines: description of a new technique and long-term outcomes in 1,358 patients. Dis. Colon Rectum. 2008;51(11):1656– 1662.
8. Iesalnieks I, Ommer A, Petersen S, et al. German national guideline on the management of pilonidal disease. Langenbecks Arch Surg. 2016 Aug;401(5):599–609.
9. Isik A, Idiz O, Firat D. Novel Approaches in Pilonidal Sinus Treatment. Prague Med Rep. 2016;117(4):145–152.
10. Jensen SL, Harling H. Prognosis after simple incision and drainage for a first-episode acute pilonidal abscess. Br J Surg. 1988;75:60–61.
REFERENCES
1. Gain M.Yu., Shakhray S.V., Gain Yu.M. Laser coagulation and curettage of a pilonidal cyst is a new minimally invasive method of treating patients in the conditions of “one–day surgery”. Surgery. Eastern Europe. 2020;9(3):250–265. (in Russ.).
2. Gain M.Yu., Shakhray S.V., Gain Yu.M. Trans-cranial laser coagulation — a method of surgical treatment of abscessed epithelial coccygeal passages: a randomized clinical trial. Surgery. Eastern Europe. 2020;9(3):181–195. (in Russ.).
3. Gain M.Yu., Shakhray S.V., Gain Yu.M. Epithelial coccygeal passages: is radical surgery always indicated? Surgery news. 2017;25(6):600–604. (in Russ.).
4. Lavreshin P.M., Nikulin D.Yu., Korablina S.S. Diagnosis and treatment of epithelial coccygeal course. Medical Bulletin of the North Caucasus. 2011;4:99–103. (in Russ.).
5. Nechai I.A., Maltsev N.P. Minimally invasive techniques in the treatment of pilonidal desease (literature review). Bulletin of Surgery. 2019;178(3):69–73. (in Russ.).
6. Dessily M, Dziubeck M, Chahidi E, et al. The SiLaC procedure for pilonidal sinus disease: long-term outcomes of a single institution prospective study. Tech Coloproctol. 2019 Dec;23(12):1133–1140.
7. Gips M, Melki Y, Salem L, et al. Minimal surgery for pilonidal disease using trephines: description of a new technique and long-term outcomes in 1,358 patients. Dis. Colon Rectum. 2008;51(11):1656– 1662.
8. Iesalnieks I, Ommer A, Petersen S, et al. German national guideline on the management of pilonidal disease. Langenbecks Arch Surg. 2016 Aug;401(5):599–609.
9. Isik A, Idiz O, Firat D. Novel Approaches in Pilonidal Sinus Treatment. Prague Med Rep. 2016;117(4):145–152.
10. Jensen SL, Harling H. Prognosis after simple incision and drainage for a first-episode acute pilonidal abscess. Br J Surg. 1988;75:60–61.


